Doença de Alzheimer e bexaroteno:
uma esperança de tratamento
Arthur Giraldi Guimarães*
A Neurociência já comprovou que os processos mentais, dos mais simples aos mais sofisticados, estão sediados no nosso Sistema Nervoso Central, em especial, no nosso encéfalo. Isso não encerra a questão do dualismo “mente e cérebro” (a qual não será abordada aqui, sendo possível assunto para futura coluna), mas é certo que a mente, no mínimo, depende do encéfalo para se expressar.
Pensamentos, memórias, aprendizados, sensações conscientes, movimentos voluntários e demais aspectos cognitivos dependem do bom funcionamento das conexões nervosas e da saúde dos neurônios. Consequentemente, a perda das conexões nervosas e/ou dos neurônios resultará em perdas cognitivas. Quando essa perda é progressiva e generalizada, resulta numa condição patológica conhecida como demência, que corresponde justamente à redução progressiva e generalizada dos processos mentais-cognitivos. Em estágios avançados, a demência leva à perda da autonomia do indivíduo e do próprio sentido de individualidade.
A causa mais comum de demência é conhecida como Doença de Alzheimer. Ela leva o sobrenome do médico-psiquiatra que primeiramente a descreveu, em 1906, Alois Alzheimer, após análise post mortem de lâminas do encéfalo do paciente August D. É uma doença neurodegenerativa, e na sua forma mais comum (chamada de Esporádica) é idiopática (causa desconhecida) e mais prevalente na terceira idade.
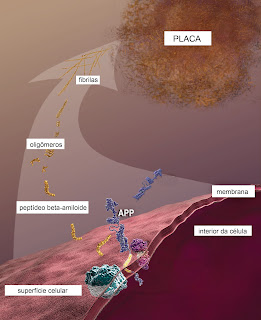
A Doença de Alzheimer caracteriza-se pela formação de placas senis (ou neuríticas, ou amiloides) ao longo das estruturas encefálicas, em especial no córtex cerebral. Essas placas são formadas pela agregação massiva de um peptídeo chamado proteína-beta amiloide (pAb). Este peptídeo é formado pela clivagem (ou recorte - ver figura 1) errada da proteína transmembranar Precursora da Proteína Amilóide (PPA), cujo gene se localiza no cromossoma 21.
De acordo com a “hipótese amiloide”, são os agregados de pAb que causam a morte dos neurônios. Ela foi proposta há mais de vinte anos e é amplamente aceita, embora seja questionada por alguns cientistas, Em favor dessa hipótese tem o fato da incidência da Doença de Alzhemier ser de 100% em portadores de Síndrome de Down (que apresentam três, ao invés das normais duas cópias do cromossoma 21) com mais de 50 anos de idade.
Além das placas senis, a pAb. também forma pequenos agregados, como fibrilas insolúveis e oligômeros solúveis (ver figura 2). Existem fortes evidências de que, mais do que as placas senis, os principais responsáveis pela degeneração neuronal são os oligômeros solúveis, que se difundem pelo tecido nervoso e exercem ação tóxica sobre os neurônios, deflagrando a sua morte.
Não existe ainda cura ou tratamento direto para interromper as perdas neurológicas. O tratamento é baseado apenas em tentativas (na maioria frustradas) de atrasar as perdas ou compensá-las com a amplificação das capacidades cognitivas ainda presentes ou menos afetadas. Entretanto, estudos recentes dão grande esperança para a conquista de uma terapia eficiente!
 |
| Figura 2: Detalhe da agregação da pAb, formando oligômeros, fibrilas e placas. (Imagem extraída e editada de: National Institute on Aging) |
Um passo importante nesse sentido foi dado por evidências de que a formação da pAb no tecido encefálico é igual em indivíduos normais e em indivíduos com Alzheimer. Entretanto, a taxa de limpeza tecidual desse peptídeo é significativamente menor (menos eficiente) nos indivíduos com a doença. Ou seja, a causa do problema parece não ser um aumento na formação da pAb, mas sim uma diminuição da limpeza tecidual da pAb, sendo essa a principal causa do seu acúmulo. Essas evidências apontaram que o melhor caminho para tentar reverter o processo da doença seria agir sobre o mecanismo de limpeza, e não no da formação da pAb!
Num trabalho de um grupo de pesquisa americano (da Escola de Medicina da Universidade Case Western Reserve) publicado na conceituada revista Science, essa estratégia foi usada com sucesso, pelo menos num modelo de estudo com camundongos. A proteína apoliproteína E (Apo-E) está envolvida no processo de limpeza, sendo que a sua forma mutada é considerada um fator de risco para o desenvolvimento da Doença de Alzhemeir Esporádica. O fármaco bexaroteno (já usado na clínica para tratamento de câncer) é um ativador de um receptor celular (proteína localizada na membrana da célula que reconhece uma molécula sinalizadora externa e desencadeia reações no interior da célula) presente no encéfalo e que promove a expressão da Apo-E.
Usando camundongos transgênicos portadores do gene quimérico humano/camundongo da PPA, que desenvolvem espontaneamente a doença, os pesquisadores mostraram que o tratamento com o bexaroteno por via oral aumenta a expressão da Apo-E em células da glia (que, junto com os neurônios, também compõem o tecido nervoso). Mostraram também que o fármaco promoveu significativa redução dos agregados de pAb, tanto da forma solúvel como das placas senis. A redução da área ocupada pelas placas chegou a 50%. Além disso, foram feitos testes comportamentais que mostraram significativa recuperação das perdas cognitivas nos animais tratados com o fármaco. Este não reduziu os agregados em camundongos que não apresentam o gene da Apo-E (e, portanto, não são capazes de expressá-la). A conclusão do estudo é que o bexaroteno aumenta a expressão da Apo-E, levando ao aumento da limpeza da pAb e, consequentemente, à redução dos danos neurológicos.
Esse estudo talvez seja o que tenha mostrado o efeito mais significativo e promissor para o tratamento da Doença de Alzheimer até o momento. Portanto, é sem dúvida uma esperança e, segundo os autores do estudo, servirá para que sejam planejados futuros ensaios clínicos com pacientes. Estudos como esse só reforçam a importância do trabalho científico, dando-nos sem dúvida ainda mais estímulo para continuar desenvolvendo os nossos respectivos trabalhos de pesquisa com determinação!
*Professor do Laboratório de Biologia Celular e Tecidual (LBCT) do Centro de Biociências e Biotecnologia (CBB) da UENF.
SUGESTÃO DE LEITURA:
Decreased clearance of CNS beta-amyloid in Alzheimer's disease. Mawuenyega KG, Sigurdson W, Ovod V, Munsell L, Kasten T, Morris JC, Yarasheski KE, Bateman RJ. Science (2010) 330(6012):1774.
ApoE-directed therapeutics rapidly clear β-amyloid and reverse deficits in AD mouse models. Cramer PE, Cirrito JR, Wesson DW, Lee CY, Karlo JC, Zinn AE, Casali BT, Restivo JL, Goebel WD, James MJ, Brunden KR, Wilson DA, Landreth GE. Science (2012) 335(6075):1503-6.
The amyloid hypothesis of Alzheimer's disease: progress and problems on the road to therapeutics. Hardy J, Selkoe DJ. Science (2002) 297(5580):353-6.



Belo texto, Arthur.
ResponderExcluirUm aspecto importante que você não enfatiza é o fato do bexaroteno já ser aprovado pelo FDA, dispensando os testes clínicos de toxicidade que podem levar anos.
Imagino que nos EUA centenas de famílias de pacientes com Alzheimer já estejam atrás de receitas para usar o medicamento.
Oi Thiago,
ExcluirÉ verdade! O fato do bexaroteno já ser usado na clínica (para tratamento de um tipo de câncer de pele) certamente irá reduzir o tempo para que os ensaios clínicos com humanos sejam iniciados. Em entrevista que li com o pesquisador principal do estudo, ele fala em meses para começar os estudos com pacientes!
Aproveito também para te agradecer pela sua "sugestão involuntária", pois foi você quem primeiro me alertou sobre o trabalho, mandando o PDF por e-mail, lembra? Isso foi antes mesmo de eu começar a coluna no Blog da Ciência. Pela relevância do tema, resolvi começar por ele. VALEU!!!
Inté,
ARTHUR
Só para não transgredir a lógica, quando eu disse "começar a coluna", eu quis dizer o começo para mim (desde o meu aceite formal em fazer uma coluna periódica no blog, que é obviamente anterior ao começo para o público, que foi a publicação da primeira)...rsss
ExcluirARTHUR
A relevância de um estudo deste nível que reúne duas áreas da pesquisa científica que são a neurologia e a farmacologia, onde resultados promissores já podem ser considerados grandes vitórias, vem confirmar mais uma vez que ´resultados como estes são o grande estimulo para a continuidade do desenvolvimento da pesquisa científica, sem esquecer a necessidade concomitante do estímulo financeiro as Instituições e seus pesquisadores,
ResponderExcluirParabéns a todos os envolvidos
Prof. Filipe
A relevância dos resultados de um artigo como este que reune duas áreas extremamente complexas como neurologia e farmacologia é incomensurável, mesmo sendo apenas promissores pois, como diz o próprio autor, são o verdadeiro estimulo para a continuidade do desenvolvimento da pesquisa científica, concomitantemente com o estímulo financeiro
ResponderExcluirParabéns a toda Equipe
Prof. Filipe Fonseca
Noticias como essa fazem com que nós que temos parentes sofrendo com esse mal, tenhamos esperanças de um futuro melhor. No que depender do esforço da classe técnica administrativa para promover celeridade no andamento do processo de fomento a pesquisas como essa, pode contar conosco.
ResponderExcluirParabéns a todos os envolvidos nesse projeto.
Antonio Carlos
UENF/Rio
Como estudiosa de divulgação científica, fiquei feliz pelo texto informativo, didático e entendível por pessoas de outras áreas. Muito bem!!! Parabéns!
ResponderExcluirAlguém sabe dizer se os testes em humanos já iniciaram?
ResponderExcluirSe sim, onde estão ocorrendo e como fazer para requerer ou solicitar nem que seja implorar, para incluir alguém nos grupos de testes?
Caro leitor,
ResponderExcluirDevem começar em breve, mas provavelmente terão início nos EUA, local de origem da pesquisa abordada na coluna. Normalmente estes testes começam na chamada “fase 1” dos ensaios clínicos, onde o teste é feito com um grupo pequeno de pacientes e onde o principal objetivo é verificar se o tratamento é viável e se traz efeitos colaterais de curto/médio prazo. Só havendo resultado satisfatório nesta fase é que se iniciam as fases mais avançados dos testes, onde o objetivo, aí sim, é verificar a eficácia real do tratamento. Envolve um número maior de pacientes, tem que ter “grupo-controle” (ou seja, formado por pacientes que não recebem o fármaco, mas apenas o placebo, e nem eles nem os médicos que avaliam sabem dessa condição!). Além disso, nesses estágios avançados o estudo deve ser multicêntrico (envolver vários centros de estudo, com pacientes de diferentes países). Temos que acompanhar o andamento e resultados deste estudo, e verificar se haverá o envolvimento de algum grupo no Brasil. Aí as chances de solicitar a inclusão de algum paciente por aqui seriam maiores. Outra possibilidade seria se algum centro de pesquisa no Brasil decidisse fazer um estudo de "fase 1" com o bexaroteno por aqui, de forma independente, mas não tenho notícias sobre isso ainda.
ARTHUR
eu adoraria incluir minha mãe como possível cobaia num desses grupos de fase 1 de experimento. será que isso já é possível?
ResponderExcluir